¿Qué es?
La dermatitis atópica es una enfermedad inflamatoria crónica y recurrente de la piel. Es una “forma de ser” de la piel que puede afectar a lactantes, niños o adultos. No contagiosa y de carácter hereditario.
La piel es nuestra barrera al medio exterior. Si la barrera cutánea está desestructurada y dañada, no realiza correctamente su función:
- Se encuentra más sensible a factores externos (irritantes, alérgenos, virus, bacterias, frío, polución), que penetran en la piel con más facilidad.
- El agua propia del cuerpo se pierde, la piel está seca y fisurada.
La dermatitis atópica muy frecuente en la infancia (1/5). Afecta hasta un 25% de los niños menores de 7 años y a un 7-10% de adultos.
La mayor parte de los niños comienzan antes del primer año de la vida (50% antes de los 6 meses, el 85% se diagnostican en <5 años). Lo más frecuente es que mejoren a lo largo de la infancia (hacia los 5-6 años), remitiendo el 75% antes de la adolescencia y únicamente un pequeño porcentaje de adultos tenga dermatitis atópica.
¿Cuáles son los síntomas?
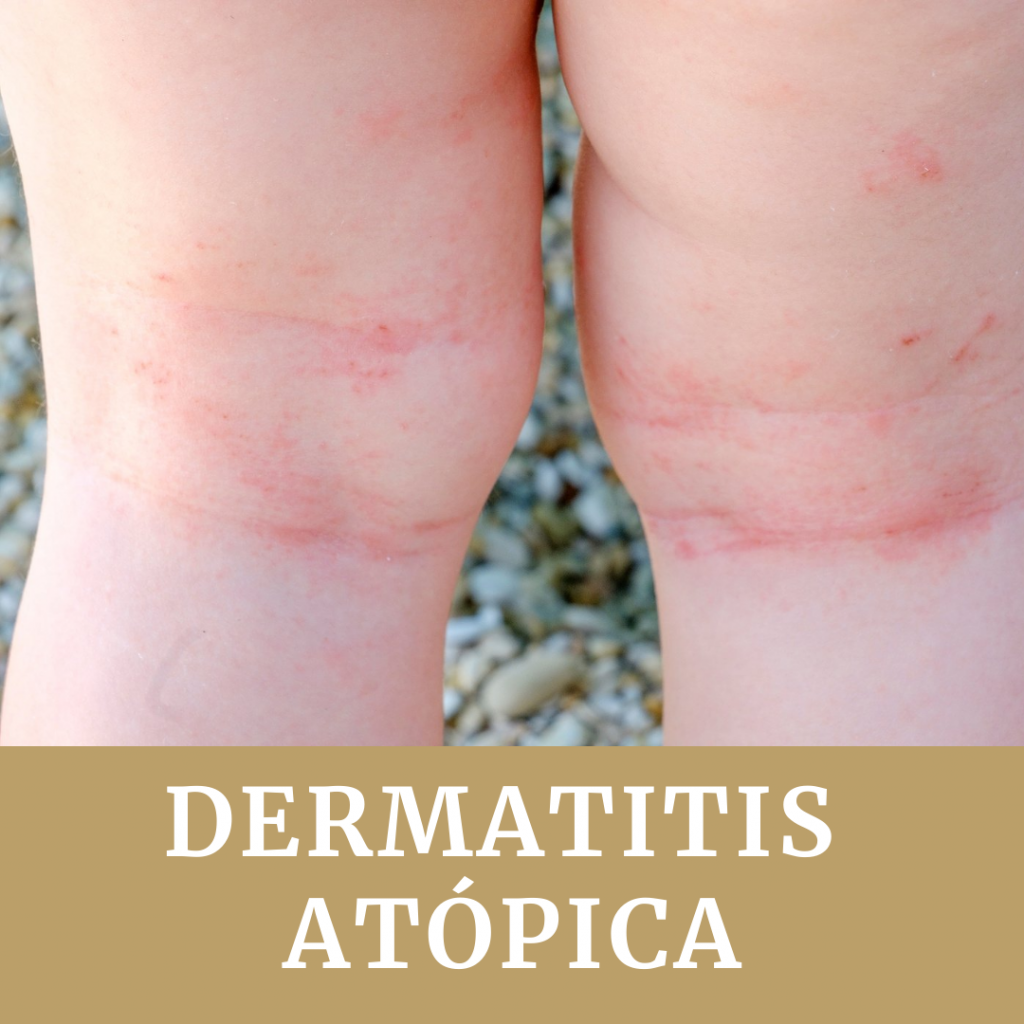
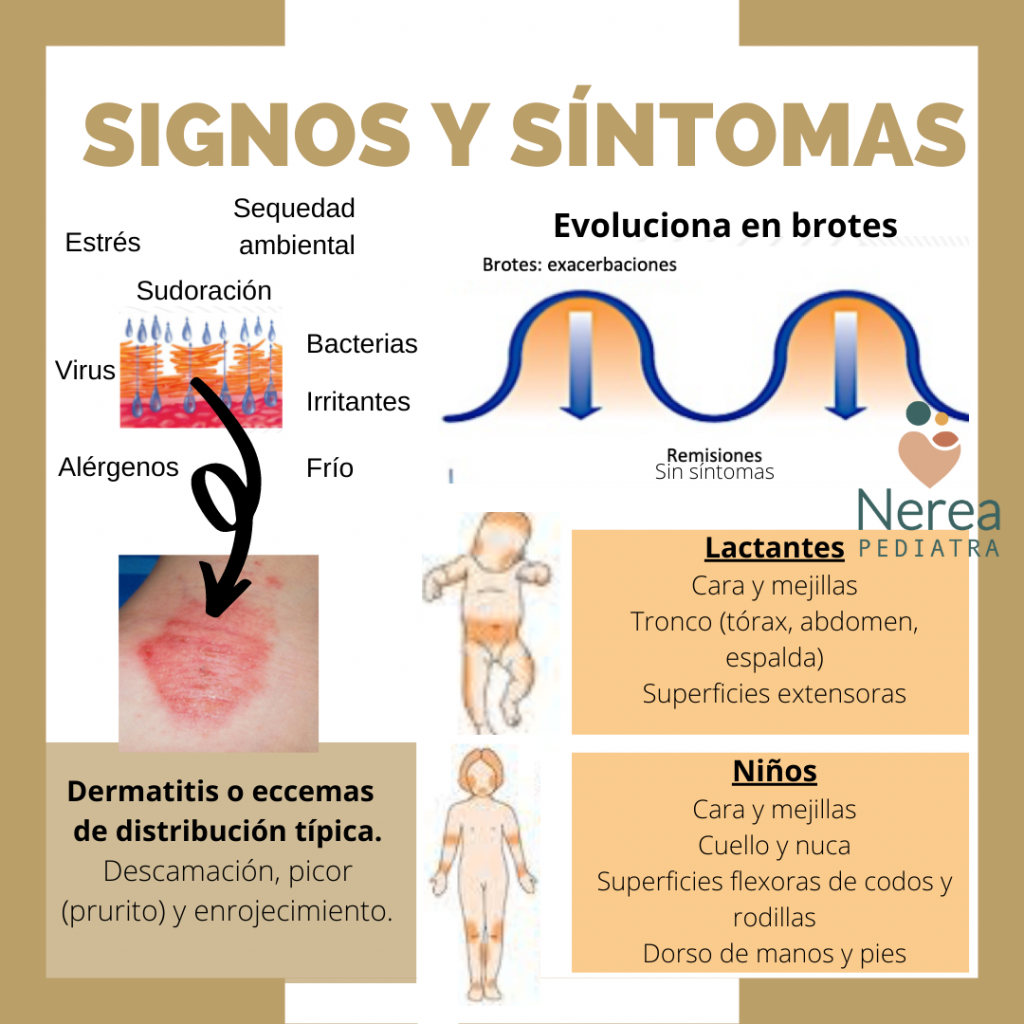
Piel muy seca, con tendencia a la descamación, picor intenso (prurito) y enrojecimiento (inflamación = eccemas).
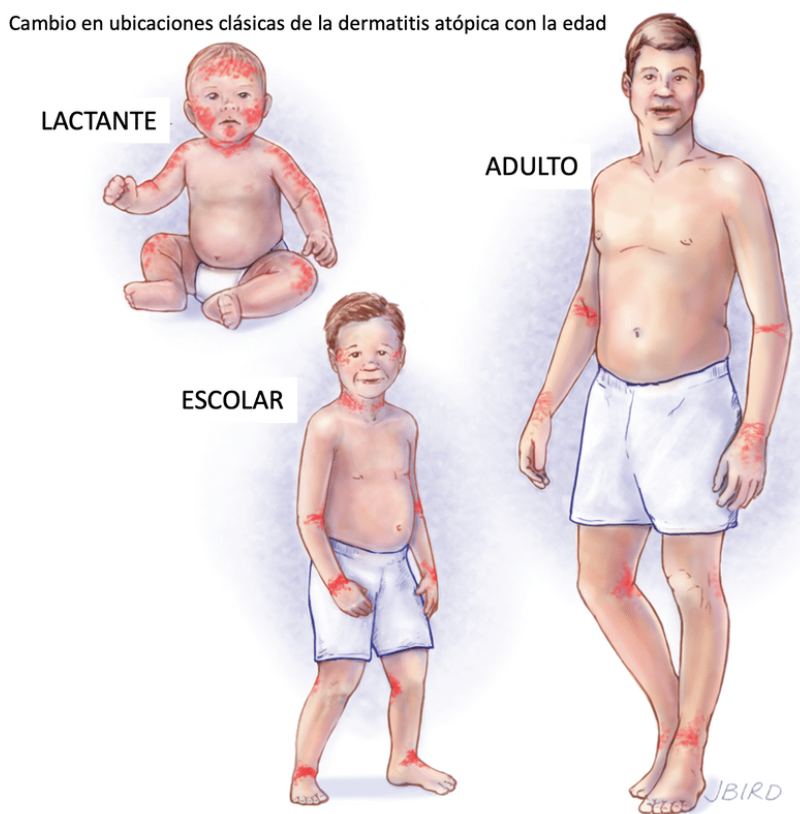
Distribución variable de los eczemas según la edad:
- Bebés: cara, tronco (tórax, barriga, espalda), superficies extensoras
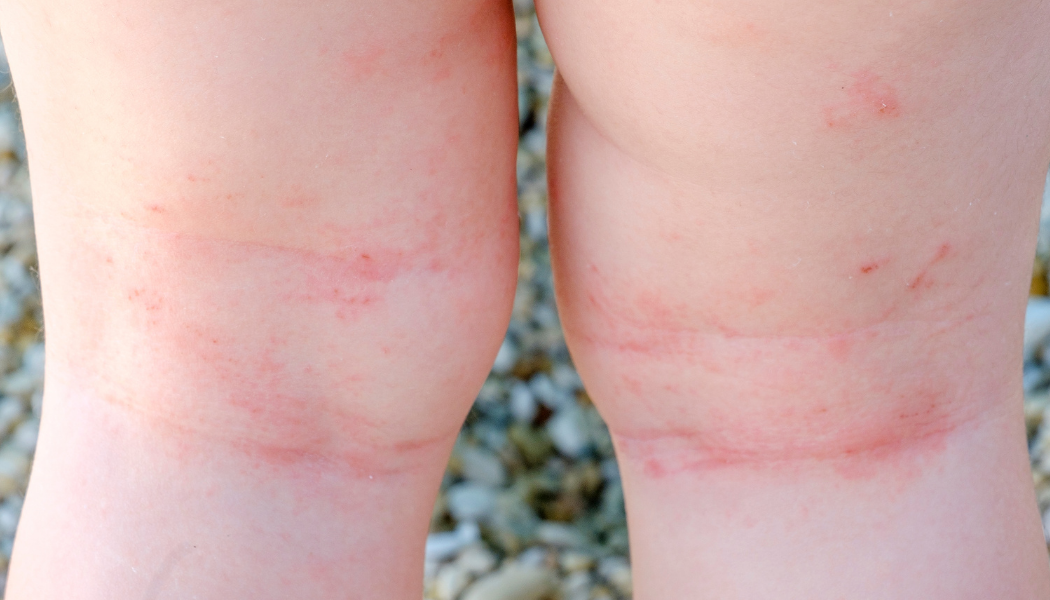
- Niños: cara, cuello, superficies flexoras (delante de codo, detrás de rodilla)
- Adultos: cara, cuello, brazos, tobillos
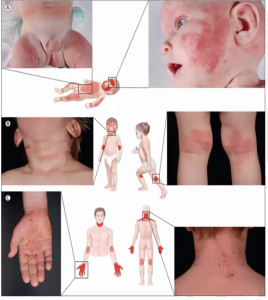
Como consecuencia del brote el niño o niña puede encontrarse más irritable, descansar peor por dificultad del descanso…
Aclarar que, aunque los pacientes atópicos tienen la piel seca. No todas las personas con piel seca son atópicas.
Existen otros signos que pueden orientar a una piel atópica: piel escamada, queratosis pilar, queratosis folicular, hiperlinealidad palmar, sequedad de labios, pliegue de Dennie- Morgan, pitiriasis alba (manchas blanquecinas, en cara, en verano porque no se pigmentan al darles el sol).

Evoluciona con brotes de eccemas, con períodos de mejoría en los cuales puede no haber ningún síntoma y otros de empeoramiento. Los brotes pueden llegar ser muy frecuentes en ocasiones. Algunos agentes externos (alérgenos, irritantes, clima (época del año fríos), estado de hidratación, sol, cambios bruscos de temperatura…) son posibles desencadenantes de los brotes.
¿Por qué sucede?
No se sabe su causa. Multifactorial, en ella influyen factores hereditarios, ambientales e inmunológicos. .
La herencia juega un papel importante, pues los niños con frecuencia (70%) tienen familiares “atópicos” (dermatitis atópica, asma, alergias a alimentos, rinoconjuntivitis, alergias a pólenes…). Los padres con atopia o alergia tienen más probabilidades de tener hijos con pieles atópicas.
- 1 padre: Riesgo x2-3 de desarrollar dermatitis atópica
- 2 padres: Riesgo x3-5 de desarrollar dermatitis atópica
¿Cómo se diagnóstica?
El diagnóstico de la dermatitis atópica se hace por los síntomas. Es un diagnóstico clínico. No hacen falta las pruebas de laboratorio.
- Aunque se relaciona con otras enfermedades tipo alérgico (asma, rinitis, alergia alimentaria…) tener dermatitis atópica no implica tener alergia. Las pruebas de alergia solo se harán si hay síntomas sugestivos de alergia (síntomas moderados-graves, resistente al tratamiento habitual, empeoramiento tras ingesta de algunos alimentos…).
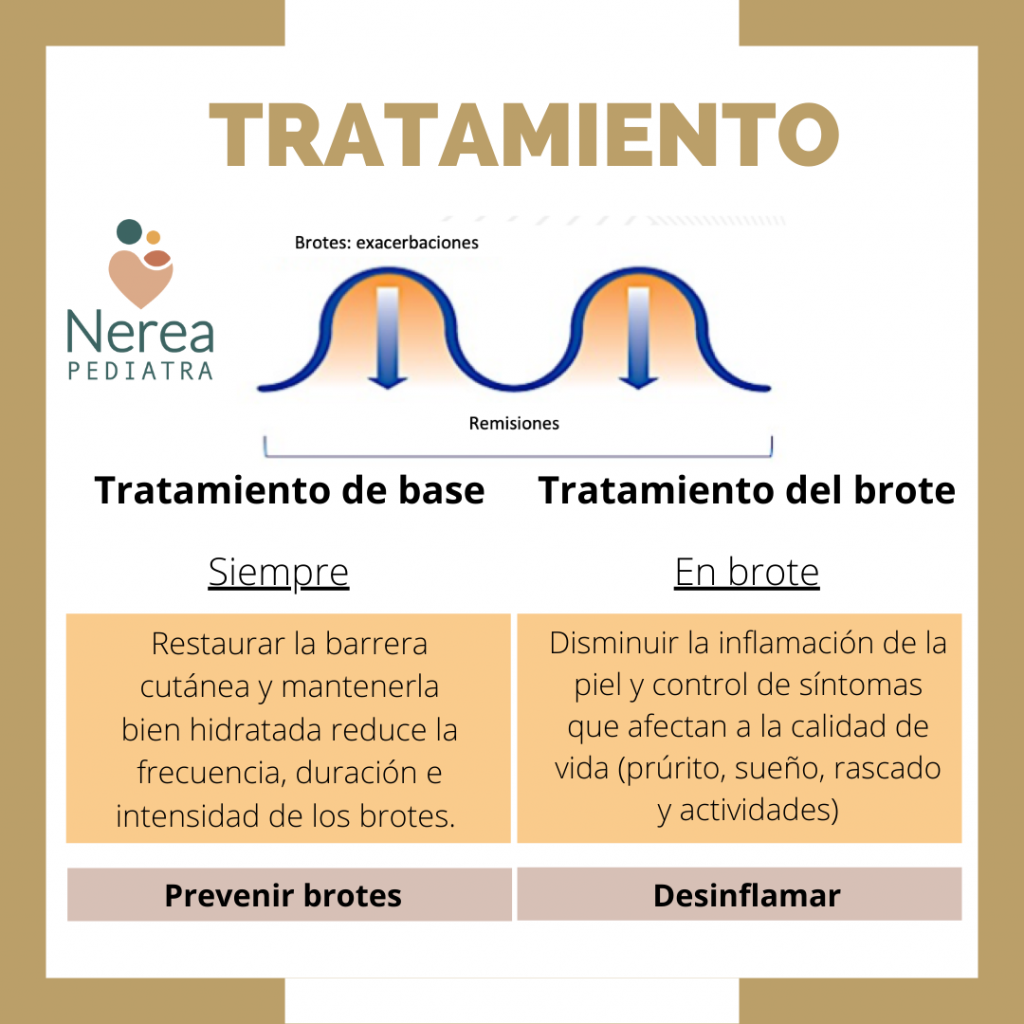
¿Cómo lo prevenimos?. Tratamiento de base.
El objetivo del TRATAMIENTO DE BASE (siempre debemos hacerlo) es restaurar la barrera cutánea.
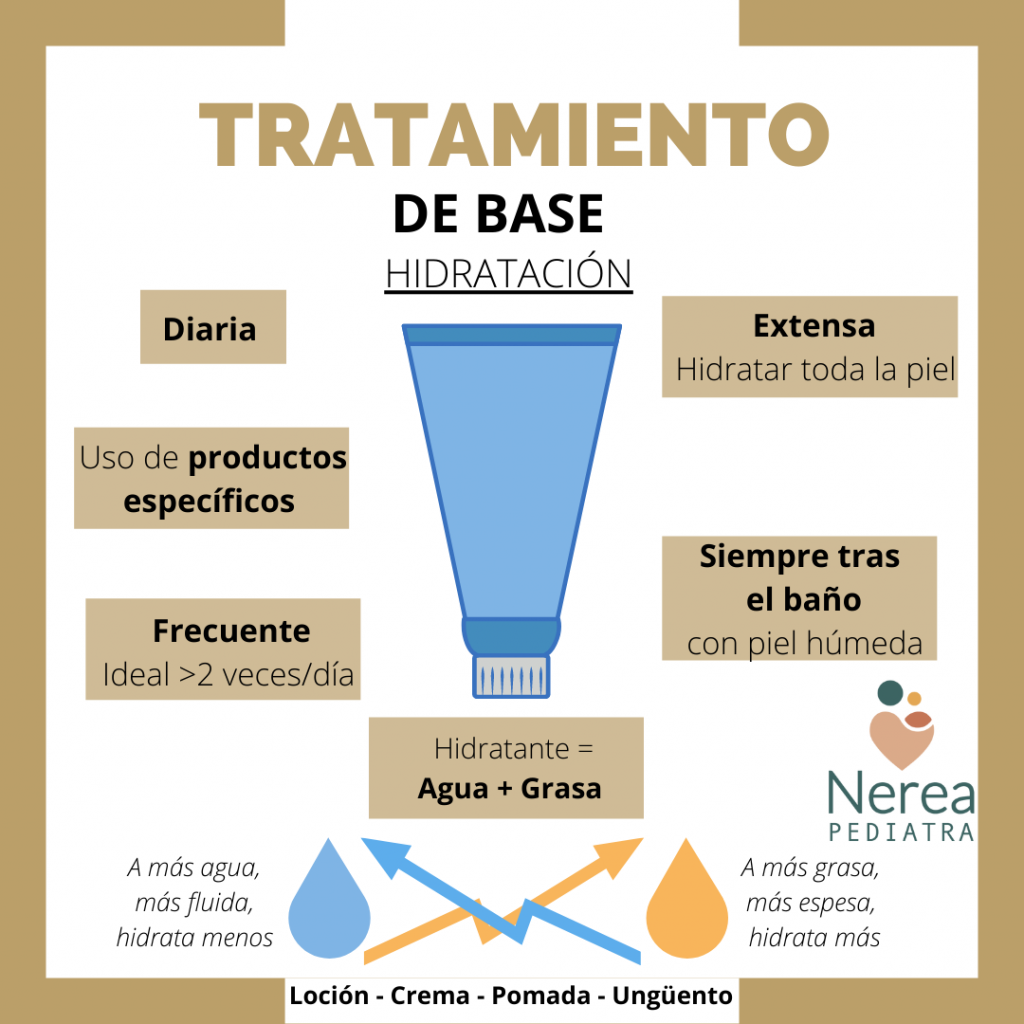
Hidratación:
- La hidratación es la base del tratamiento (indispensable) para recuperar la piel. Reduce la frecuencia, duración e intensidad de los brotes.
- Aplicación diariamente, de manera extensa y frecuente (varias veces al día, al menos 2 veces al día, aunque la piel esté bien), realizando un suave masaje.
- Si es posible con cremas hidratantes emolientes adecuadas para piel atópica, especialmente formuladas sin sustancias irritantes, que con su hidratación extra ayuden a:
- Hidratar y restaurar la barrera natural de la piel,
- Favorecer la retención de agua y disminuir la la sequedad
- Alivien la sensación de prurito (picor)
- Favorezcan el crecimiento de la microflora habitual de la piel que prevenga las sobreinfecciones.
- La crema hidratante está compuesta por agua + grasa.
- A más agua, más fluida, hidrata menos.
- A más grasa, más espesa, hidrata más.
- Existen diferentes presentaciones, de más agua a más grasa: Loción – Crema – Pomada – Ungüento.
Higiene diaria
- Puede bañarse, si quiere, todos los días.
- Es recomendable baño o ducha de corta duración (5-10 minutos. idealmente inferior a 5 minutos), que puede ser diario, con agua templada (fresquita, alrededor de 30ºC, no utilizar agua caliente)
- En niños mayores es preferible la ducha al baño
- Es preferible emplear productos específicos para dermatitis atópica. Limpiadores de ducha no jabonosos específicos, hipoalergénicos, sin perfumes ni irritantes (tipo “syndet” = sin jabones, sin detergentes).
- Se puede emplear aceites de baño, que además de hidratar limpian la piel de escamas y costras. Se pueden incorporar al agua aceites de baño o copos de avena coloidal en forma de emulsiones que se disuelven en el agua de la bañera o aplicar sobre la piel todavía húmeda tras el mismo (Baños con Oliantum/Avena..).
- No usar esponja ni frotar la piel. El agua y las manos del cuidador son suficientes.
- Se debe secar la piel a toquecitos con la toalla por contacto, sin frotar/friccionar,.
- Tras el baño o ducha, con la piel todavía un poco húmeda, es recomendable iniciar la rutina de hidratación y aplicar una crema hidratante emoliente en las zonas del cuerpo y cara que no tengan una dermatitis activa.
- Mantener las uñas del niño cortas y limpias para evitar así las heridas y las infecciones provocadas por el rascado (evita lesiones y sobreinfecciones).
-Piel mojada – Piel hidratada
Ropa:
- Se recomienda que la ropa que entre en contacto directo con la piel sea de algodón u otros tejidos naturales (incluida la de cama), como seda o lino, que facilitan la transpiración Se debe evitar la lana y tejidos sintéticos ya que incrementan la temperatura corporal y acentúan el picor.
- Evitar texturas ásperas, costuras gruesas, etiquetas y prendas ajustadas.
- Se debe procurar no abrigar en exceso al niño.
- Lavado de ropa: Es preferible emplear lavadora automática y lavarse con detergente suave hipoalergénicos, sin fragancias. Debe aclararse muy bien para retirar restos del detergente. Evitar el empleo de suavizantes y lejía.
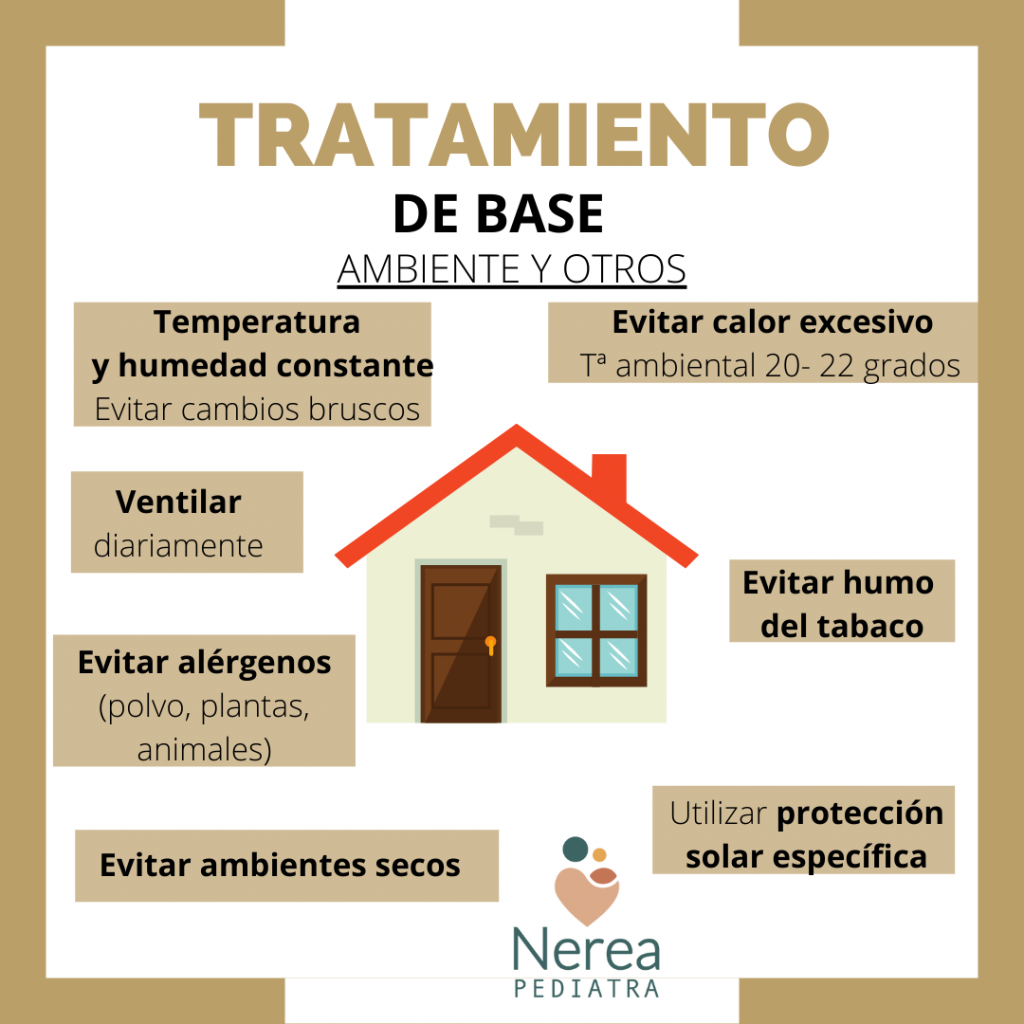
Ambiente:
- Evitar calor excesivo y la sequedad ambiental.
- Mantener constante la temperatura y la humedad, evitando cambios bruscos de temperatura.
- No abusar de la calefacción en casa (al mínimo o desconectarla por la noche).
- La habitación debe estar a una temperatura constante (Tª ambiental 20- 22 grados).
- Mantener el entorno libre de las sustancias que puedan producir reacciones alérgicas (alérgenos) como el polvo, los acaros o el pelo de los animales. Y de las que puedan irritar la piel del niño como humo del tabaco, detergentes o perfumes.
- Ventilarse diariamente con frecuencia
- Es mejor limpiar con aspiradora.
- Evitar humos
Deporte
Se recomienda no limitar el ejercicio físico. Como el sudor puede causar picor es recomendable ducharse después de hacer deporte.
Sol y playa
- El paciente atípico puede bañarse en el mar o las piscinas, aunque en situaciones de brotes importante es preferible evitar los baños en mar o piscinas para evitar una mayor irritación por los desinfectantes o el cloro de las piscinas
- El sol puede mejorar los síntomas de la dermatitis atípica, pero debido a los efectos perjudiciales no se puede recomendar sistemáticamente. Es necesario, ante exposición solar, el uso de una crema solar de alta protección SPF50 y específicas para pieles atópicas y evitar exposición solar a las horas más fuertes.
- El sudor también puede provocar irritaciones. Utiliza multiprotectores específicos.
- Como los restos de sal del mar y el cloro pueden irritar la piel se recomienda aclarar bien la piel después del baño y usar una crema hidratante emoliente posteriormente.
TRATAMIENTO DEL BROTE.
“La piel sana se hidrata, la piel enferma se trata”.
A pesar de los cuidados antes mencionados (higiene adecuada y estricta hidratación), el niño puede tener fases de empeoramiento (brotes). Si aparecen eczemas, con piel inflamada hay que consultar al pediatra, hará falta el uso de medicamentos.
El objetivo del tratamiento es suprimir la inflamación y mejorar la barrera cutánea.
La aplicación de la crema hidratante sobre el eczema puede empeorar el picor.
Tratamiento tópico: cremas o soluciones con medicamentos antiinflamatorios.
- Corticoides tópicos:
- Los corticoides tópicos son el fármaco de primera elección debido a su poder antiiflamatoria.
- A uso más precoz — mejor pronóstico del brote.
- Sobre las zonas de piel afectada, sobre los eczemas.
- Durante períodos breves de tiempo, aunque días necesarios hasta que se vaya el eczema.
- Se aplicarán una o dos veces al día hasta resolución
- Existen diferentes potencias, que se elegirán en función de la edad, zona a tratar… Por ejemplo, la piel de la planta de los pies es más gruesa y requiere un corticoide más potente que, por ejemplo, los párpados.
- Su potencia también variará en función de la presentación: emulsión menos potente que crema o pomada.
- En oclusión aumentará todavía más la potencia (zona del pañal)
- Efectos secundarios poco frecuentes, Son fármacos muy seguros si se utilizan de manera adecuada siguiendo las recomendaciones del pediatra o dermatólogo.:
- Potencia y concentración adecuada
- Lugar adecuado
- Tiempo adecuado
- Requieren prescripción médica
Es el principal enemigo de la dermatitis atópica es el miedo a usar corticoides.
- Inmunomoduladores (inhibidores de la calcineurina)
- Son unas sustancias que bloquean la respuesta inmunitaria.
- Se usan cuando no se controla la dermatitis atópica con los corticoides o hay mucho riesgo de atrofia de la piel. Van muy bien en la cara en donde los corticoides pueden tener problemas.
- Tipos:
- Pimecrolimus (1%) (Elidel®): en caso de dermatitis atópica leve o moderada. Se puede usar en la fase inicial para evitar la progresión del brote. Su uso en cara y cuello es una buena opción, ya que los corticoides aquí tienen un uso muy limitado.
- Tacrolimus (0.03%) (Protopic®): en caso de dermatitis atópica de intensidad moderada-grave.
- Se usan solo en niños a partir de los 2 años.
- Se administran 2 veces/día en las zonas de la dermatitis hasta curación.
- En las primeras aplicaciones es normal presentar una sensación de escozor, que puede reducirse introduciendo el medicamento en la nevera 30 minutos antes de la aplicación.
Otras consideraciones del tratamiento:
- En ocasiones es necesario utilizar tratamientos a largo plazo para evitar brotes. Como tratamiento preventivo o de mantenimiento (tanto con corticoides como con inmunomoduladores) vuestro pediatra o dermatólogo puede indicaros aplicar el tratamiento 2-3 veces a la semana, en las zonas donde suele salir la dermatitis.
- La absorción de la hidratación es superior si oclusión. En este caso hidrataremos, pondremos el corticoide y aplicaremos el pijama o ropa húmeda. Encima pondremos la ropa seca
Antihistamínicos: fármacos que disminuyen el picor por el efecto sedante (vía diferente de la histamina), por vía oral. Usar si el niño tiene picor intenso, está irritable, se rasca mucho… Durante periodos cortos de tiempo y de forma intermitente.
Otros:
- Corticoides orales: sólo se usan en casos de dermatitis extensas y graves.
- Antibióticos /antifúngicos en crema u orales: sólo si hay infección sobreañadida por rascado de los eczemas
- Baños con lejía.
- La lejía se ha demostrado que a concentraciones adecuadas no solo no es irritante, sino que tiene efecto antimicrobiano.
- Los baños en los que se le diluye lejía (0’005%) se podrían usar en niños con dermatitis atópicas con lesiones sobreinfectadas y rebeldes a tratamiento convencional.
- ¿Cómo? Usar lejía doméstica que contenga exclusivamente hipoclorito sódico (sin perfume ni detergente) a una concentración del 6% como máximo.
- Proporción de 4ml por cada 5 litros de agua
- Para una bañera de 150 litros son necesarios 120 ml de lejía.
- Proporción de 4ml por cada 5 litros de agua
- El baño debe ser de una duración aproximada de 10 minutos, y con agua templada hasta el cuello. Evitar la cara (sobre todo la boca y ojos)
- Finalmente aclarar con agua del grifo limpia, secar sin frotar y aplicar las cremas.
- Repetir 2-3 veces a la semana, incluso durante los brotes.
Este tratamiento debe ser supervisado por su médico, que valorará en cada momento cuál es el más adecuado para el niño y si precisa otro tipo de terapéutica en función de la intensidad de la afectación.






- Decálogo de la dermatitis atópica. Familia y Salud
- Tratamiento de la dermatitis atópica. Familia y Salud
- Dermatitis atópica. Enfamilia
- Otros blogs:
- Baños con lejía para la dermatitis atópica. Dra Lorea Bagazgoitia
- Dermatitis atópica. Dospediatrasencasa
- Para profesionales:
- Dermatitis atópica. Algoritmos AEPAP









Me encantó!! Súper claro!!