Hoy, 17 de noviembre se celebra el Día mundial del bebé prematuro con el objetivo de concienciar a la sociedad sobre los problemas a los que se enfrentan los bebés prematuros y el impacto que esto supone para las familias.
La llegada del bebé prematuro nos “rompe” todas las expectativas. Durante el embarazo estamos “deseando” conocer a nuestro bebé, pero no tan pronto. Esta situación da miedo, preocupación, os deja en “shock”. Es normal. No estabas preparad@ ni física ni emocionalmente preparado para esta situación.
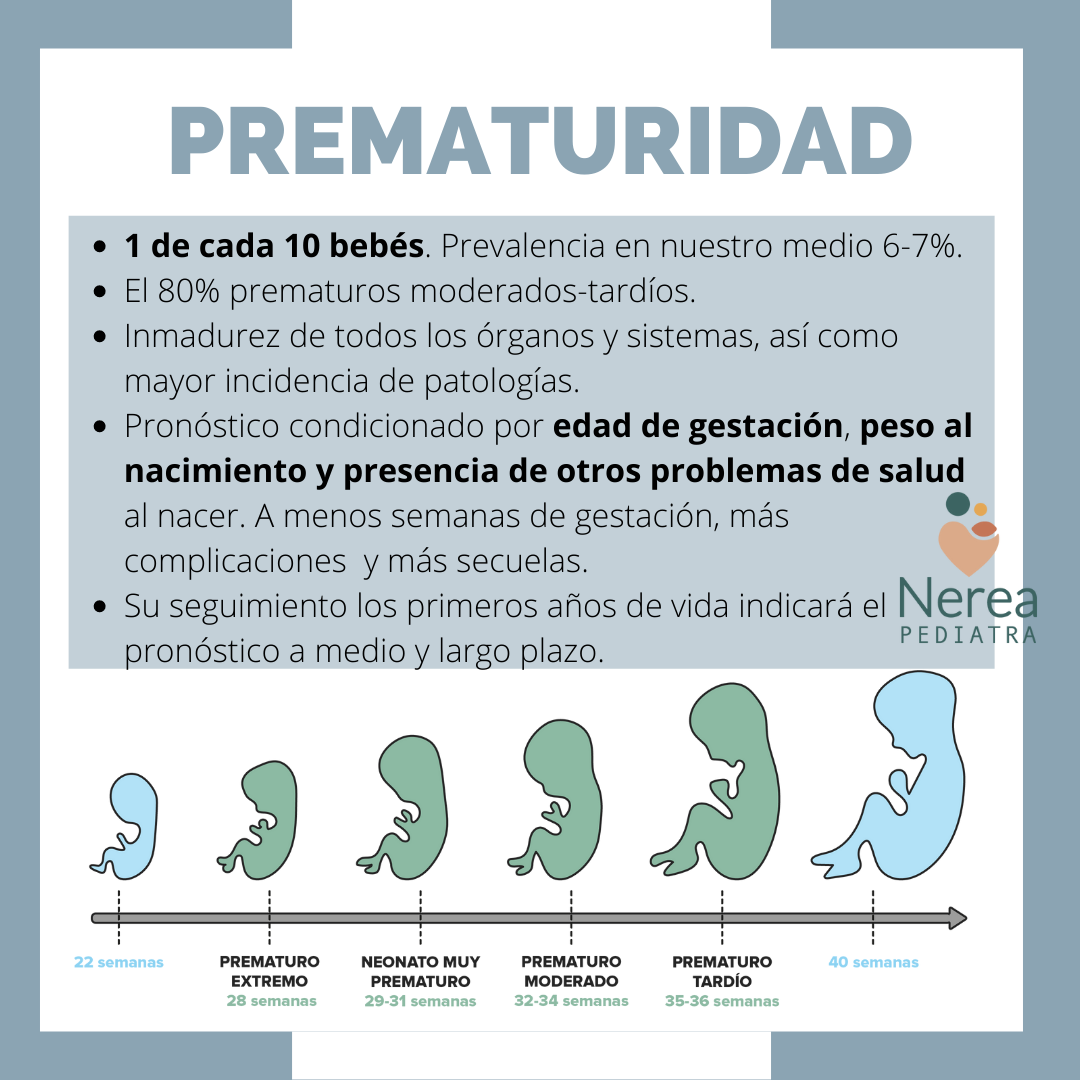
Aunque la fecha probable de parto se calcula a las 40 semanas de edad gestacional, la duración del embarazo se considera normal cuando el parto se produce entre las semanas 37 y 42 (“parto a término”). Cuando el bebé nace antes de las 37 semanas se le llama “prematuro o pretérmino”. Se estima que 1 de cada 10 partos son prematuros. En nuestro país representan entre el 6-7% del total de nacimientos anuales producidos en los últimos años.
Hayy algunas circunstancias que pueden aumentar la probabilidad de prematuridad:
- Bebé: genéticas…
- Maternos:
- Parto prematuro anterior (factor de riesgo más importante)
- Enfermedades maternas: hipertensión o diabetes gestacional…
- Factores uterinos
- Estilo de vida (consumir tabaco, alcohol y otras drogas),
- Estrés
- Edad de la madre (menor de 16 o mayor de 36)
- Obesidad o IMC bajo
- Período entre parto y nueva gestación inferior a 6 meses
- Embarazo:
- Infecciones
- Alteraciones de la placenta
- Embarazo múltiple
- Otras complicaciones de la madre o del bebé que requieran inducción cesárea antes de la FPP.
Clasificación:
No todos los prematuros son iguales. No es lo mismo nacer a las 34 semanas que a las 24 semanas. Los problemas que tengan los prematuros dependerán fundamentalmente del grado de prematuridad y de su peso al nacimiento.
Según las semanas de edad gestacional en el momento del nacimiento, podemos clasificar a los bebés prematuros en diferentes estadios:
- Prematuros tardíos (35-37 semanas)
- Prematuros moderados (32-34 semanas)
- Grandes prematuros/muy prematuro (menos de 32 semanas)
- Prematuros extremos (menos de 28 semanas).
Hasta el 85% de los nacimientos prematuros lo forman los prematuros moderados y tardíos (entre la 32 y 36 semanas de gestación). Los grandes prematuros, sobre todo los prematuros extremos, van a ser el grupo que más atención van a necesitar. En el subgrupo de menos de 28 semanas solo se encuentran el 1-2% de todos los nacidos vivos.
- DURANTE LA HOSPITALIZACIÓN
Un bebé nacido antes de tiempo no está totalmente preparado para la vida extrauterina, por este motivo en función del grado de prematuridad:
- Necesitarán un pasar un tiempo en Cuidado Intensivo Neonatal (una unidad de neonatología de alta especialización). Sería el caso de menores de 34 semanas
- Los prematuros tardíos que nacen con más de 35 semanas, podrían permanecer con la madre si no tienen otra patología añadida.
En nuestro entorno, los grandes avances en la Neonatología han permitido aumentar de manera increíble la supervivencia, incluso de los más pequeños. Sin embargo hasta el 40% de los bebés prematuros siguen teniendo riesgo de presentar algún tipo de secuela. Para mejorar el pronóstico de estos bebés prematuros resulta imprescindible ofrecer cuidados esenciales durante el embarazo, el parto y el periodo postnatal.
Hay algunas actuaciones que han mejorado la supervivencia y disminuido las secuelas
Antes y durante el nacimiento:
- Seguimiento y control del embarazo adecuado
- Administración de corticoides a las madres con riesgo de parto prematuro. Se ha visto que reducen los problemas respiratorios ya que ayuda a la maduración pulmonar, pero también se ha visto que reducen las hemorragias cerebrales entre otros y por tanto, las muertes neonatales.
- Pinzamiento tardío del cordón: reduce el riesgo de anemia y de hemorragia cerebral, de infección y de muerte.
Al nacer: Unidades neonatales con alto grado de especialización.
Si tu bebé ingresa en una Unidad de Cuidados Intensivos es probable que la primera vez que entres te alarmes al ver a su hij@ rodeado de aparatos, tubos y máquinas. Algunos de ellos dan información sobre su estado (monitores), otros le alimentan (sondas o vías), otros obtienen sangre sin causar dolor o le permiten respirar o ventilar (ventiladoras o respiradores). Además, se les coloca en una incubadora o cuna térmica para mantener un ambiente con la temperatura y humedad adecuada.
- Ambiente: El ambiente de las UCIN intenta asemejarse al ambiente intrauterino disminuyendo los agentes estresantes para el bebé. Los bebés prematuros son muy vulnerables y sensibles a estímulos como la luz, el sonido/ruido, las manipulaciones, el dolor o la gravedad, que les llegarían amortiguados si estuvieran en el útero materno.
Se intenta potenciar el respeto de este ambiente con silencio y tranquilidad para que los bebés se acaben de formar en las mejores condiciones (en el ambiente idóneo, que es el útero materno). Por otra parte se intenta agrupar el las exploraciones y cuidados que haya que realizar al recién nacido para evitar al máximo las manipulaciones.
- Unidades abiertas 24 horas: hacer partícipes a las familias en los cuidados y el contacto físico con la madre/padre para facilitar el contacto facilitan el desarrollo y la recuperación. Se recomienda favorecer la técnica “madre canguro” (y estar piel con piel) siempre que sea posible y los bebés estén estables. Estabiliza las constantes vitales, los niveles de azúcar, mejora el desarrollo, previene enfermedades y las muertes. Además es clave para establecer el vínculo y la lactancia. .
- Lactancia materna: está perfectamente adaptada a las necesidades del bebé prematuro. Es esencial para la maduración y desarrollo de los recién nacidos prematuros, les protege de enfermedades intestinales muy graves (enterocolitis necrotizante) y de infecciones durante el ingreso en el hospital, mejora la tolerancia a la alimentación y acorta la estancia.
Si el bebé tiene capacidad de succionar y deglutir quizá pueda hacerlo directamente. En otros casos será necesaria la extracción de leche para administrársela al bebé hasta que pueda alimentarse por si mismo.
En el caso de que la madre no tenga leche o esta sea insuficiente, la mejor opción es la leche de banco de leche humana (donada por otras mujeres)
En caso de no ser posible o ser insuficiente la lactancia materna, existen fórmulas diseñadas especiales que cubren las necesidades específicas de los niños prematuros (hasta que llegue a un peso próximo al peso normal al nacimiento (alrededor de los 3.000 kg).
- COMPLICACIONES EN EL RN PREMATURO
Los bebés prematuros nacen antes de estar preparados, por lo que sus órganos inmaduros se van a desarrollar en unas condiciones que no son las ideales. Esta inmadurez de sus órganos le hace más vulnerable a las enfermedades y más sensible a los agentes externos. Algunas de las complicaciones que presentan con mayor frecuencia los prematuros son:
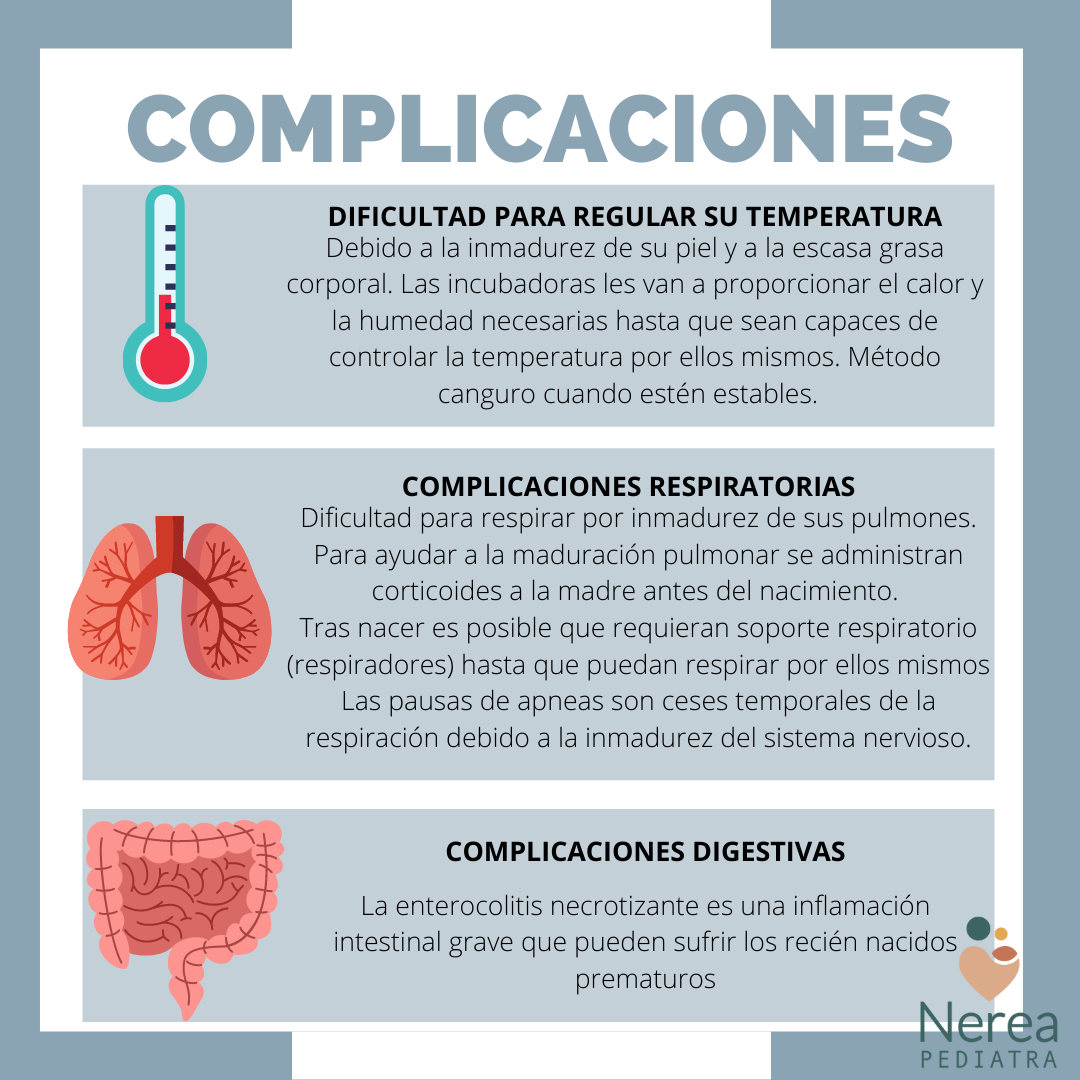
- Dificultad para regular su TEMPERATURA. Debido a la inmadurez de su piel y el escaso tejido adiposo (tienen poca grasa corporal) tienen dificultad para regular su temperatura y se enfrían con mayor facilidad. Las incubadoras les van a proporcionar el calor y la humedad necesarias hasta que sean capaces de controlar la temperatura por ellos mismos. Si el bebé está en piel con piel con su madre, también mantendrá una temperatura adecuada.
- Dificultad para regular su RESPIRACIÓN: los pulmones son los órganos que expresan más inmadurez en el neonato prematuro. Para ayudar a su maduración, así como a la de otros órganos, cuando se prevé un nacimiento antes de las 34 semanas de gestación, siempre que es posible, se administran corticoides a la madre.
Los pulmones de un niño prematuro no están totalmente desarrollados, por lo que cabe esperar que necesiten un soporte respiratorio adicional hasta que maduren. Estos pulmones inmaduros tienen más riesgo de complicaciones a corto y a largo plazo (displasia broncopulmonar, enfermedad pulmonar crónica…) Uno de los problemas respiratorios más frecuente son las pausas de apnea (cese temporal de la respiración, debido a inmadurez del sistema nervioso, que habitualmente se acompañan de disminución de la frecuencia cardiaca y/o saturación de oxígeno)
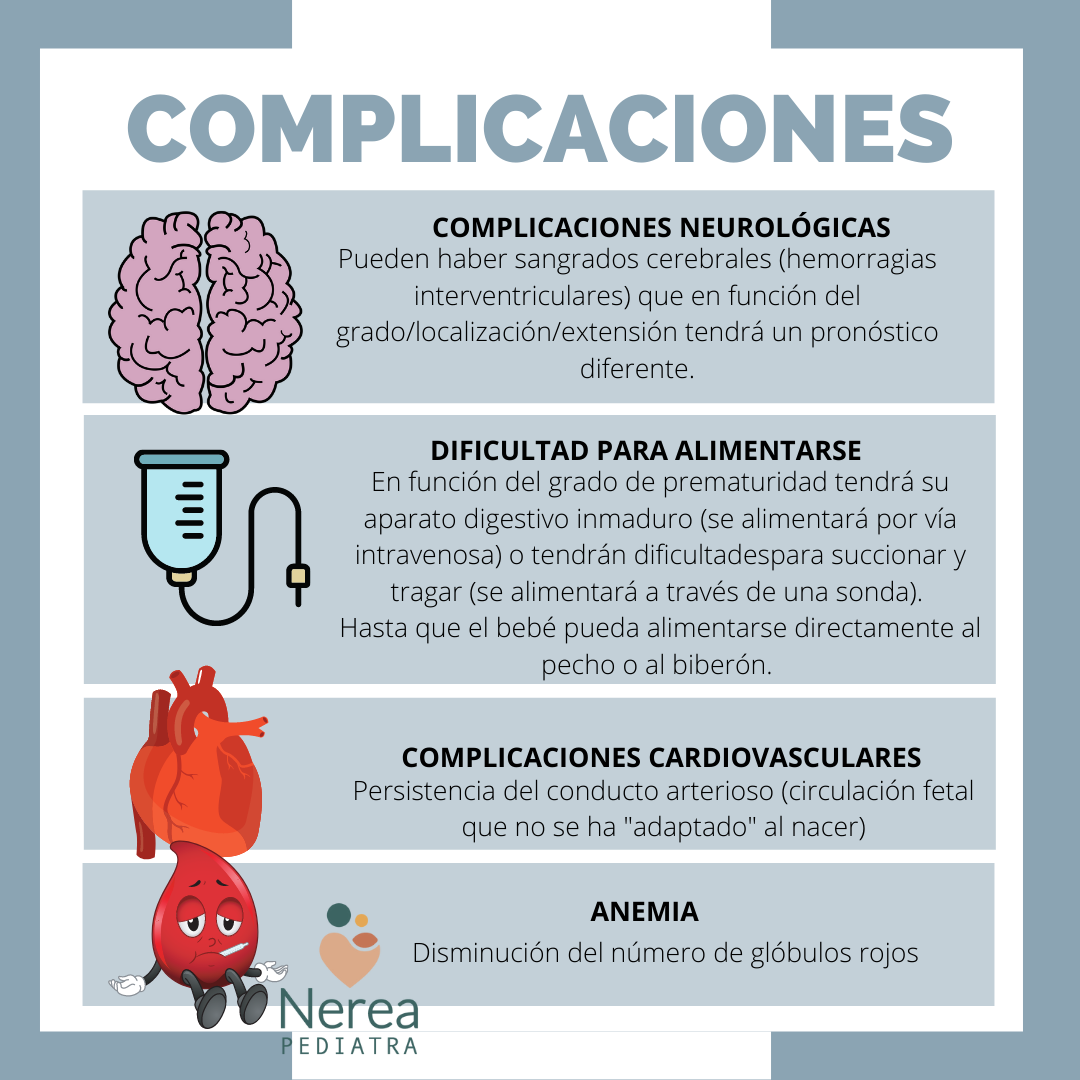
- Dificultad para ALIMENTARSE: en función del grado de prematuridad pueden tener dificultad en succionar y tragar o incluso tener su aparato digestivo demasiado inmaduro para digerir los alimentos. En estos casos recibirán los alimentos por vía intravenosa (nutrición parenteral). En otros casos, y cuando el sistema digestivo realice sus funciones correctamente podrán alimentarse a través de una sonda que desde su boca o nariz llegan al estómago.
A medida que crece el niño se irán desarrollando sus reflejos naturales de succión y deglución y será capaz de alimentarse directamente al pecho o al biberón
- Intestinales. La enterocolitis necrotizante es una inflamación intestinal grave que pueden sufrir los recién nacidos prematuros. Se debe a que no llega suficiente sangre a una zona del intestino y se produce una lesión en la mucosa intestinal.
- Cerebrales: Hemorragia interventricular o las leucomalacias: producida por la fragilidad de los vasos existentes en los ventrículos del cerebro. Diferentes grados, en distintas localizaciones y con diferentes extensiones que comportan pronósticos diferentes.
- Cardiacos: Persistencia del conducto arterioso: En el corazón fetal hay unas comunicaciones en el corazón que habitualmente se cierran horas o días después del parto. En caso de prematuros en ocasiones no sucede, en ese caso requerirá de un tratamiento médico o una sencilla intervención
- Coloración amarillo de la piel (ictericia): ascenso de la bilirrubina por varios motivos (inmadurez hepática, hematocrito inicial elevado, reabsorción de hematomas, incompatibilidad del grupo sanguíneo… En ocasiones, requiere tratamiento en forma de fototerapia y, excepcionalmente, otros tratamientos más complejos
- Mal control de los niveles de glucosa en sangre. pueden presentar un descenso de los niveles de glucosa (hipoglucemia), lo que puede comportar riesgo neurológico. Sin embargo, también pueden tener dificultad para metabolizar la glucosa y tener niveles demasiado elevados (hiperglucemia).
- Anemia. Es una disminución del número de glóbulos ojos de la sangre (hematíes) muy frecuente en los niños prematuros. Pueden requerir transfusiones o medicamentos para aumentar la producción de hematíes.
- Retinopatía de la prematuridad (ROP): por un crecimiento anormal de los vasos sanguíneos en la retina. Todos los niños con riesgo de ROP son revisados por el oftalmólogo (se hace un screening porque es una causa de ceguera reversible) y se siguen con regularidad.
- Infección. es susceptible de infectarse más fácilmente que el niño maduro al tener un sistema inmunológico poco desarrollado, recibir menos inmunoglobulinas maternas a través de la placenta y la duración prolongad de ingresos, los catéteres en sus venas y los tratamientos diversos que reciben. Son frecuentes las sepsis, neumonías, meningitis…
REQUISITOS DEL ALTA
- Mantener la temperatura corporal estable estando en la cuna
- Tener una respiración regular (aunque pueda necesitar un monitor de control respiratorio). No tiene apneas o si las tiene son breves y sin precisar suplemento
- Tomar la alimentación (pecho o biberón) por succión.
- No necesitar oxígeno
- Aumento adecuado de peso los días previos, con un peso aproximado 1.800-2.200 g
EDAD CRONOLÓGICA Y EDAD CORREGIDA
El desarrollo de un prematuro no puede compararse con otro bebé prematuro y menos un bebé nacido a término, por ese motivo es importante conocer estos conceptos:
- Edad cronológica: Es el tiempo transcurrido después del nacimiento.
- Edad corregida: es la edad que se cuenta a partir del plazo teórico de término de la gestación, que son 40 semanas. Es decir, la edad que tendría si hubiera nacido en la semana 40).
- 40 semanas – edad gestacional al nacer (semanas completas) = Semanas de prematuridad
- Edad cronológica – semanas de prematuridad = Edad corregida
Durante los 2 primeros años el bebé prematuro tendrá un desarrollo diferente, por lo que se recomienda utilizar la edad corregida del niño al valorar su desarrollo físico (crecimiento)y psicomotor/neurológico
RECOMENDACIONES AL ALTA
Ya en el domicilio, estos niños necesitan una serie de atenciones específicas y un estrecho seguimiento médico (sobre todo aquellos menores de 32 semanas o menores de 1’5 kg), especialmente, durante sus primeros 1-2 años de vida.
- Acudir a todas las revisiones médicas y controles. Seguimiento estrecho, en función del grado de prematuridad y las necesidades de cada bebé. INDIVIDUALIZADO:
- Seguimiento por unidades especializadas neonatales: en caso de muy bajo peso, grandes prematuros (sobre todo los nacidos con un peso inferior de 1’5kg)… en coordinación con atención temprana.
- Seguimiento desde atención primaria: prematuros tardíos. Los pediatras de atención primaria serán quienes valorarán lo hitos del desarrollo y el crecimiento
- Remisión de manera individualizada a estimulación temprana, fisioterapia, rehabilitación, oftalmología, logopeda… para favorecer lo máximo el potencial del desarrollo y evitar secuelas (valoración del desarrollo, estimulación y tratamiento multidisciplinar)
- Según su evolución clínica pueden requerir atención por neumología, endocrinología pediátrica, cardiología, gastroenterología y nutrición o neuropediatría, entre otros.
En las revisiones se sigue muy de cerca:
- Crecimiento :
- Inicialmente se utilizan unas gráficas especiales para prematuros.
- Lo esperable es que poco a poco, antes de los 2 años hacen el catch up (se meten en el percentil de peso-talla que les tocaría estar si hubieran nacido a término según genético). Debe haber un crecimiento suficiente, ni excesivo (+ riesgo de sobrepeso y obesidad) ni en defecto.
- Desarrollo neurológico:
- Hay que tener en cuenta la edad corregida, es decir, la edad que tendría si hubiera nacido a las 40 semanas de embarazo.
- Además, los bebés prematuros pueden tardar algo más en alcanzar las metas del desarrollo, comparados con los bebés que nacen a su tiempo
- Seguimiento a largo plazo en consulta para valorar su desarrollo. Pueden tener problemas motores (parálisis cerebral), retraso del desarrollo, alteraciones en el cociente intelectual y alteraciones del comportamiento.
- Estimulación neurosensorial. Es fundamental para favorecer su desarrollo físico y cerebral. el contacto del niño con los padres, que le hablen suavemente (que escuche la voz de padres y hermanos), leerle, lo cojan en brazos y jueguen con él.
- Método canguro. El contacto físico es muy beneficioso para el desarrollo físico y cerebral. Mantener contacto piel con piel lo más posible. Fortalece vínculo, estimula la LM y contribuye a la salud de los bebés. El Porteo: es muy beneficioso siempre y cuando tengan el peso y anatomía que les permitan llevar a los bebés de manera adecuado.
- Prevención SMSL (Uno de los FR no modificables es la prematuridad).
- Dormir boca arriba. Hasta que sepa darse la vuelta solo.
- Favorecer LM.
- Evitar colecho
- Evitar arropamiento excesivo
- Evitar usar objetos blandos en cuna (peluches, almohadas)
- Prevención de infecciones:
- Lavado de manos con agua y jabón antes de coger o manipular al neonato
- Limitar las visitas
- Evitar durante el primer año escuela infantil
- Evitar contacto con personas que puedan transmitir infecciones (personas enfermas)
- Evitar aglomeraciones
- Vacunación:
- Muy importante ya que el sistema inmune es inmaduro y hay riesgo de infecciones más graves.
- Deben seguir el calendario vacunal oficial y recibir según su edad cronológica (a la misma edad posnatal que los bebés ingresados: a los 2 meses de edad cronológica) independientemente de su edad gestacional, peso al nacimiento o el peso en el momento de la vacunación.
- Aun estando ingresados deben recibir la vacunación siempre y cuando se encuentren clínicamente estables, independientemente del grado de prematuridad.
- Vacunación extra: Profilaxis frente al Virus respiratorio sincitial según edad
- Asegurar vacunación de los convivientes (antigripal) para proteger al niño (estrategia de nido)
- Evitar la exposición al humo del tabaco. No fumar en casa
- Alimentación
- La mejor manera de alimentar a los neonatos es con lactancia materna que, entre otras muchas ventajas, contribuye a fortalecer su sistema inmunitario. Los prematuros necesitan alimentarse con más frecuencia. Si aún no es capaz de mamar directamente, se le puede administrar la leche materna mediante una sonda de alimentación, jeringuilla o biberón. En general, estos niños necesitan una mayor aportación de calorías para poder mantener un crecimiento adecuado.
- Inicio AC: No consenso, valorar de forma individualizar según desarrollo y necesidades. Se suele recomendar esperar en torno los 6 meses de edad corregida, que pesen al menos 5kg y que cumplan los requisitos . Hay que asegurarse de que el aparato digestivo ha madurado y el niño es capaz de asimilar estos alimentos. Durante los primeros 6 meses de vida el bebé solamente necesita tomar leche materna. Introducción igual que la de otros niños
- Salvo otra indicación por el pediatra, todos tendrán suplementación de vitamina D hasta el año de vida y los de menos de 32 semanas, les puede hacer falta aportes extra de hierro desde el mes de vida hasta la introducción de la alimentación complementaria (6 meses).
PRONÓSTICO Y SECUELAS
La prematuridad suele ser una causa importante de muerte infantil. La mejora del conocimiento y de las técnicas médicas han aumentado la supervivencia de los recién nacidos prematuros y han logrado disminuir las secuelas (corticoides maternos, especialización de las unidades neonatales, lactancia materna, método canguro…)
El pronóstico está determinado por: la edad gestacional, el peso al nacimiento, la presencia de problemas de salud graves al nacer (respiratorios, cardiacos, infecciosos, malformaciones, etc.). De todos ellos el más importante es la edad gestacional, ya que determina la madurez de los órganos. Habrá mayor mortalidad y secuelas/complicaciones en los más prematuros y menor peso al nacer.
No obstante, no es posible predecir el pronóstico a largo plazo. Será el seguimiento por el equipo multidisciplinar quienes valorarán a lo largo de su infancia y sobre todo durante sus primeros 2 años de vida el desarrollo y se remitirá para orientar y tratar lo antes posibles si se detectan problemas.
Otros trastornos más leves o de áreas más específicas (del aprendizaje, lenguaje, estados de ánimo…) incluso no se ven hasta más tarde.







- Pediatría integral: evolución y recomendaciones de seguimiento. Pediatría Integral 2019
- Guía para madres y padres de bebés prematuros tras el alta hospitalaria. Junta de Andalucía
- Manual para padres de libros prematuros. Enfamilia y SEN
- Bebé prematuro llegada a casa. Enfamilia
- Cuidados del recién nacido. Enfamilia
- Nacer prematuramente. Familia y salud
- Alimentación del prematuro. Familia y salud
- Leche materna en los bebés prematuros. Familia y salud
- Hierro para prevenir anemia en los bebés prematuros. Familia y salud
- Vacunas en prematuros. Familia y Salud
- Prematuridad. Clínic Barcelona
- Otros blogs de pediatría:
- Cuando tu hijo es prematuro. El neuropediatra





Enhorabuena por el post, muy completo y bien explicado. La verdad es que cada vez son más los bebés que nacen de forma prematura. Creo que es muy importante conocer los factores que hacen que esto ocurra, así como los cuidados que necesitan estos pequeñines. Gracias por compartirlo.
Muchas gracias María. Es importantísimo informar a estas familias de los cuidados y los seguimientos que requieren estos pequeñines.
Un abrazo